Was ist eCPR und wie funktioniert sie?
Die Überlebensraten bei Patienten mit Herzstillstand außerhalb der Klinik (OHCA) sind niedrig und sinken weiter, je mehr Zeit zwischen Herzstillstand und Intervention verstreicht[1]. Die Sterblichkeitsraten für OHCA-Patienten werden weltweit auf etwa 90 % geschätzt[1], und bei den überlebenden Patienten kommt es oft zu bleibenden neurologischen Ausfällen. Jüngste randomisierte kontrollierte Studien [12][14] deuten darauf hin, dass eCPR (extrakorporale kardiopulmonale Reanimation) die Wahrscheinlichkeit positiver klinischer Ergebnisse bei ausgewählten OHCA-Patienten potenziell erhöhen kann. Innovationen führender Zentren machen diese lebensrettende Behandlung für größere Patientenpopulationen verfügbar.
eCPR umfasst die veno-arterielle extrakorporale Membranoxygenierung (VA-ECMO) bei Patienten mit Herzstillstand. Das System entnimmt Blut, tauscht Gase aus und leitet das Blut dann zurück in das arterielle System, um die systemische Perfusion aufrechtzuerhalten. Die Technik wird in Richtlinien der American Heart Association (AHA)[2] und der Extracorporeal Life Support Organization (ELSO)[3] empfohlen. Die Anwendung von VA-ECMO bietet eine schnelle hämodynamische Unterstützung bei Herzversagen.
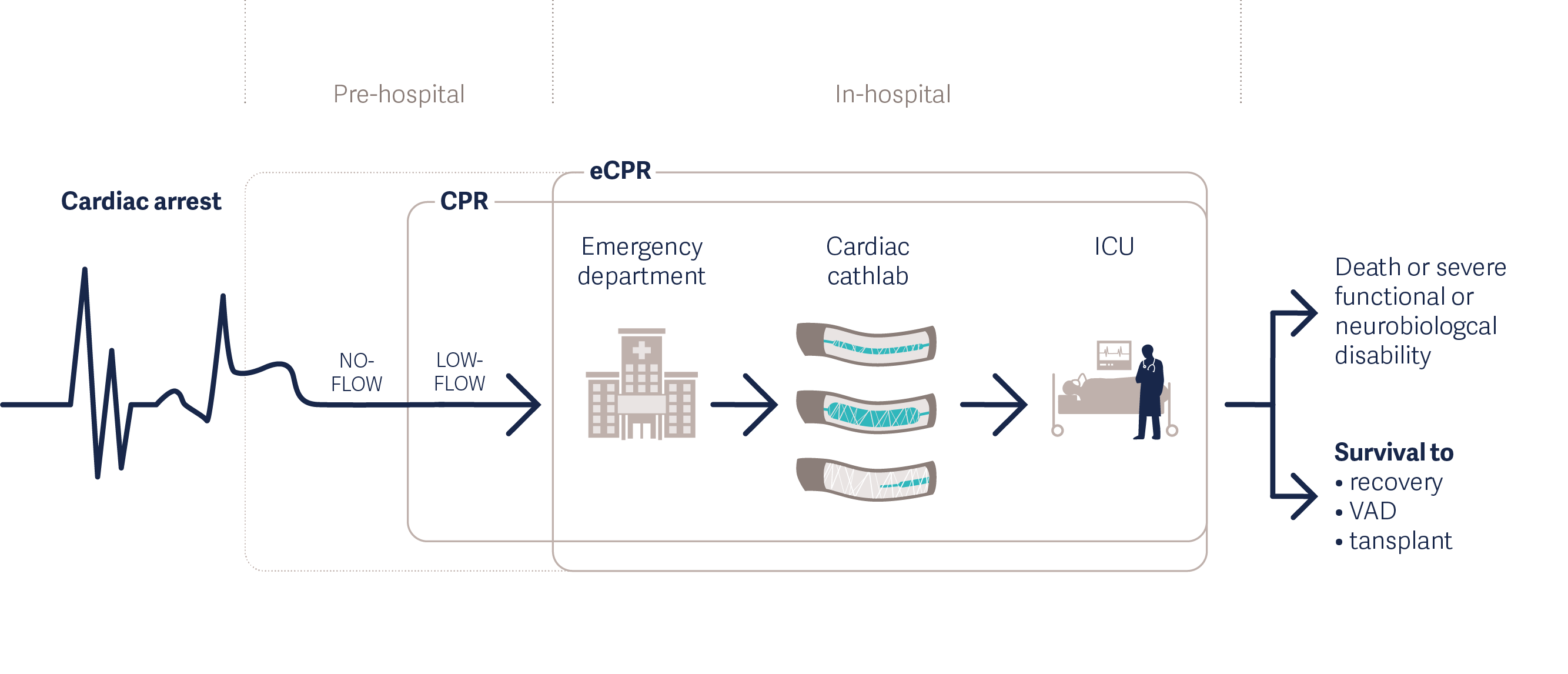
Behandlung von Herzstillstand mit eCPR [4]
Mobile eCPR kann frühere Interventionen unterstützen
eCPR wird in der Regel im Krankenhaus durchgeführt, doch aufgrund des zeitkritischen Charakters von OHCA haben einige Krankenhäuser ihre Programme optimiert, um die Zeit zwischen dem Herzstillstand und der Intervention zu minimieren. Dazu gehören die sorgfältige Abstimmung mit Ersthelfern, die rasche Mobilisierung von gut ausgebildeten Teams und in einigen Fällen die Einleitung der Behandlung außerhalb des Krankenhauses.
Ein bekanntes Beispiel ist ein „mobiler ECMO Truck“, der vom Team der University of Minnesota in den Vereinigten Staaten entwickelt wurde [5]. Dieser mobile ECMO-Truck und das ECMO-Team kommen den Patienten auf dem Weg ins Krankenhaus entgegen. Durch die Verkürzung der Zeit bis zur Kanülierung hat das Team den Versorgungsbereich erweitert und die Therapie für mehr Patienten zugänglich gemacht.
Auch in Europa gibt es einige Programme zur frühzeitigen Behandlung von Patienten mit eCPR. In der ON-SCENE-Studie unter der Leitung von Dr. Dinis Reis Miranda versorgen vier mobile Helikopter-basierte medizinische Teams die gesamten Niederlande mit eCPR vor der Krankenhauseinweisung [6][7]. Jedes der Teams ist mit einem Getinge Cardiohelp-System ausgestattet, um eine frühzeitige Behandlung von OHCA-Patienten zu ermöglichen. Im Rahmen der Studie hat das Team die Möglichkeit, bei Patienten, die nicht innerhalb von 20 Minuten auf die kardiopulmonale Reanimation (CPR) angesprochen haben, eine VA-ECMO einzuleiten. Die dreijährige Studie begann 2022 und hat das Ziel, das Leben von 30 % der 200 Patienten in der ECMO-Gruppe zu retten [8].

Medizinische Teams aus der ON-SCENE-Studie bringen eCPR auf dem Weg ins Krankenhaus in die Niederlande
Im Großraum Paris, Frankreich, setzt eine mobile Intensivstation seit vielen Jahren ECMO und eCPR zur Behandlung von OHCA-Patienten ein. Das Team von Dr. Lionel Lamhaut hat die Ergebnisse der mobilen Intensivstation von 2011 bis 2015 analysiert. Die Studie zeigt, dass 156 Patienten mit eCPR behandelt wurden. Die Daten deuten darauf hin, dass eine frühzeitige Intervention jeglicher Art die Überlebensraten verbesserte, wobei eine aggressivere eCPR-Strategie sogar die Überlebensraten bei refraktären OHCA-Patienten von 3 % auf 38 % erhöhte. [9]
Klinische Studien unterstützen den Einsatz von eCPR
Beobachtungsstudien [10][11] deuten darauf hin, dass eCPR bei ausgewählten Patienten mit einer Erhöhung des Überlebensrate im Vergleich zur konventionellen CPR in Verbindung gebracht wird. Kürzlich veröffentlichte randomisierte kontrollierte Studien sorgen jetzt jedoch für stärkere Gewissheit.
Die monozentrische randomisierte kontrollierte Studie „ARREST“ (2020) [12], die von einem Team der University of Minnesota im Großraum Minneapolis (USA) durchgeführt wurde, ergab, dass eCPR die Überlebensrate bei sorgfältig ausgewählten OHCA-Patienten verbessern kann. ARREST war die erste randomisierte Studie für eCPR, die einen Überlebensvorteil für VA-ECMO bei OHCA-Patienten zeigte. Dreißig OHCA-Patienten mit refraktärem Kammerflimmern (VF) oder pulsloser ventrikulärer Tachykardie (VT) wurden unter mechanischer CPR ins Krankenhaus gebracht. Sie wurden dann entweder in einen eCPR-Arm randomisiert, in dem im Katheterlabor eine ECMO eingeleitet wurde, oder in einen Kontrollarm, in dem Standard-ACLS (Advanced Cardiac Life Support) angewendet wurde. In der eCPR-Gruppe überlebten 43 % der Patienten bis zur Entlassung, im Vergleich zu 7 % der Patienten in der ACLS-Gruppe. Die Studie wurde bei der ersten geplanten Interimsanalyse nach 30 Patienten aufgrund der überlegenen Ergebnisse im eCPR-Arm abgebrochen.
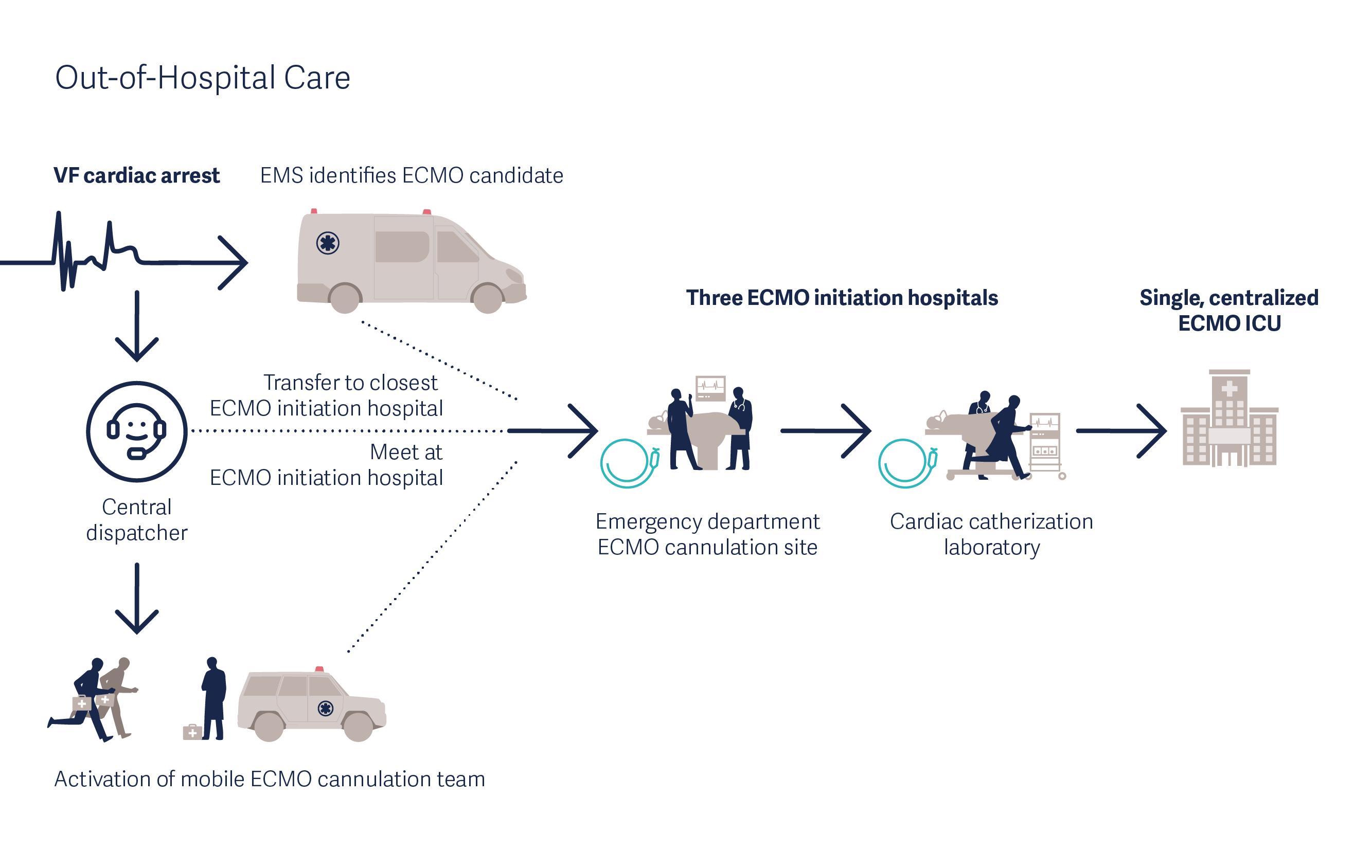
Mobile eCPR bei Herzstillstand, wie in der ARREST-Studie durchgeführt [13]
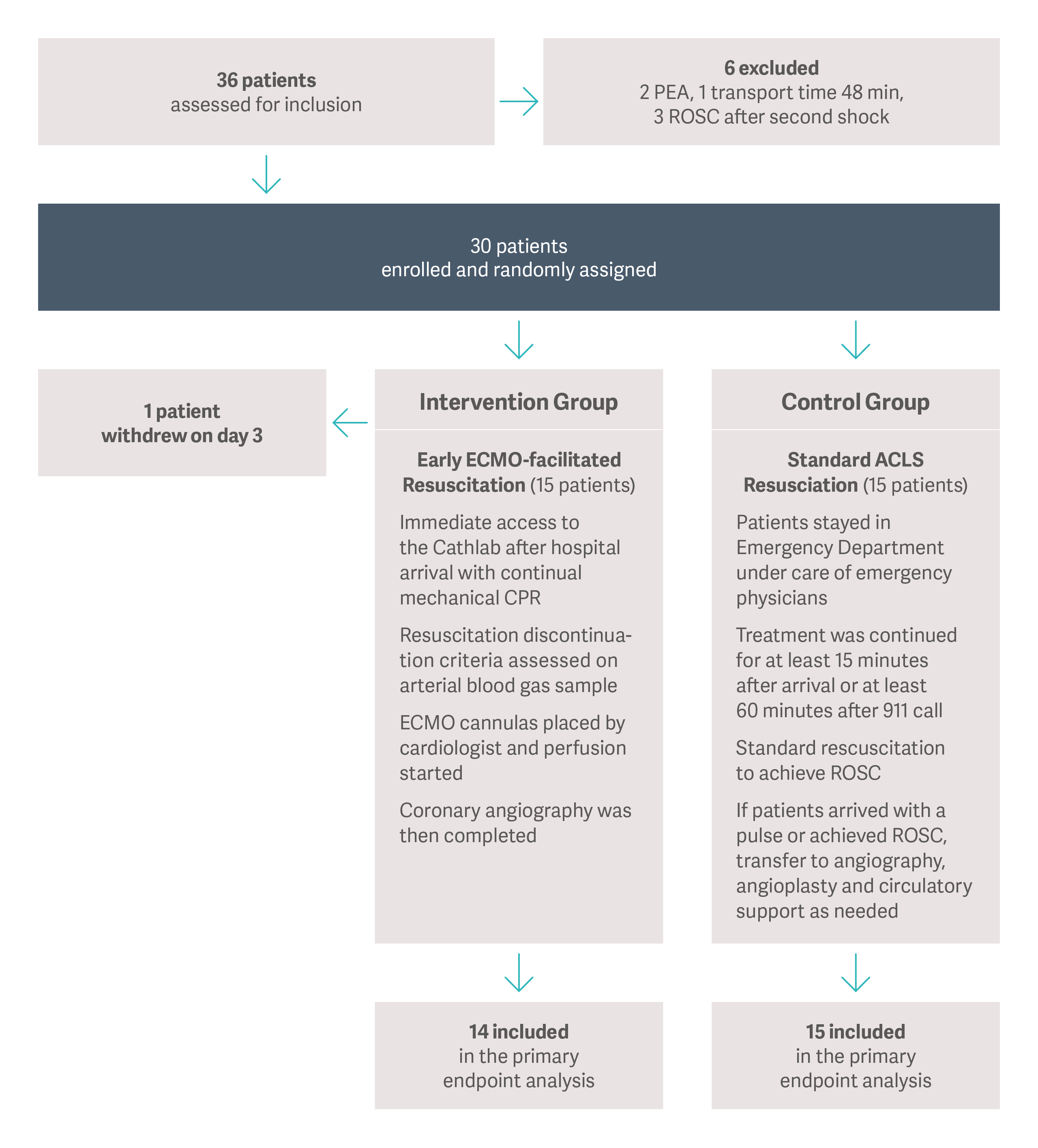
Patientengruppierung in der ARREST-Studie
In einer anderen Studie in Prag (Tschechien) untersuchten Belohlavek et al. (2022)[14], ob frühzeitige Interventionen wie Transport, eCPR und andere Behandlungen die Ergebnisse für OHCA-Patienten nach 180 Tagen verbessern. Mehr als 4.000 OHCA-Patienten wurden evaluiert, wobei 264 letztendlich die Einschlusskriterien erfüllten und in die randomisierte Studie aufgenommen wurden, die hyperinvasive Techniken mit dem Standard-ACLS-Protokoll vor Ort verglich.
In der Hauptbetrachtung überlebten 31,5 % der Patienten in der Gruppe mit invasiver Strategie und 22,0 % der Patienten in der Gruppe mit Standardstrategie mit guten neurologischen Ergebnissen nach 180 Tagen. Während die Unterschiede zwischen den beiden Gruppen statistisch nicht signifikant waren (p = 0,09), war die absolute Differenz von 9,5 % zugunsten der ECMO vielversprechend. Diese Ergebnisse entsprachen einer vorgegebenen Abbruchregel für Zwecklosigkeit.
Darüber hinaus zeigte die Gruppe mit invasiver Strategie nach 30 Tagen signifikant bessere neurologische Erholungsraten als die Gruppe mit Standardstrategie (30,6 % vs. 18,2 %, p = 0,02).
Studienergebnisse (eCPR bei refraktärem OHCA)[14]
| Ergebnisse | Invasive Gruppe (%) | Standardgruppe (%) | Absolute Differenz (95 % KI) | P-Wert |
| Überlebensrate mit minimaler oder keiner neurologischen Beeinträchtigung nach 180 Tagen | 39 (31,5) | 29 (22) | 9,5 (-1,3–20,1) | 0,09 |
| Überlebensrate mit minimaler oder keiner neurologischen Beeinträchtigung nach 30 Tagen | 38 (30,6) | 24 (18,2) | 12,4 (1,9–22,7) | 0,02 |
| Kardiale Rehabilitation nach 30 Tagen | 54 (43,5) | 45 (34,1) | 9,4 (-2,5–21) | 0,12 |
Die Ergebnisse deuten auf einen Vorteil des invasiven Ansatzes mit eCPR hin, mit einer Verbesserung der Überlebensrate und CPC 1 oder 2 um 9,5 %.

Obwohl es wichtig ist, die Patienten sorgfältig auszuwählen, die von einer eCPR profitieren, gibt es bisher keinen Konsens bezüglich der Voraussetzungen für den Beginn des Transports bei anhaltendem Herzstillstand und die Einleitung von eCPR. Patienten ohne präklinische ROSC (Return of Spontaneous Circulation, Rückkehr des Spontankreislaufs nach Herzstillstand) haben sehr geringe Überlebenschancen, selbst bei längerem konventionellen ACLS ohne eCPR (mediane Dauer 66 min). Herzrhythmusstörungen, die mittels Defibrillation behandelt werden können, jüngeres Alter und frühzeitige Reanimation wurden alle mit einem besseren 180-Tage-Überleben bei refraktärem OHCA (r-OHCA) assoziiert. Die Mehrheit der mit eCPR behandelten r-OHCA-Überlebenden zeigte nach 180 Tagen gute neurologische Ergebnisse.[15]
Wert künftiger Forschung durch positive erste Daten untermauert
Obwohl noch weitere Studien erforderlich sind, zeigen die ersten Beispiele eine positive Korrelation zwischen gut koordinierter frühzeitiger Intervention mit eCPR und besseren klinischen Ergebnissen für OHCA-Patienten. Dies kann sich möglicherweise aufgrund der gestiegenen Inzidenz und Sterblichkeitsrate von OHCA während der Corona-Pandemie als besonders wichtig erweisen. [16][17] Die Einführung von VA-ECMO vor Ort verkürzt die Zeit bis zur Behandlung und kann potenziell die Überlebensraten erhöhen.
